Fracturas corono-radiculares en niños y adolescentes
Las fracturas corono-radiculares se definen como aquellas fracturas que afectan a esmalte, dentina y cemento. Su línea de fractura es oblicua y en su trayecto pueden comprometer la pulpa (fig. 1, a-b), dividiéndose dependiendo de la posible afectación pulpar en:
- Fracturas corono-radiculares no complicadas.
- Fracturas corono-radiculares complicadas.
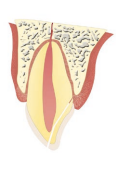
(fig. 1, a) Fractura corono-radicular sin exposición pulpar.
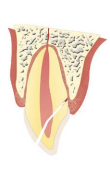
(fig. 1, b) Fractura corono-radicular con exposición pulpar.
Cuando se localizan en el sector anterior, la mayor parte de las fracturas corono-radiculares estas lesiones ocurren como consecuencia de un impacto directo sobre el diente, cuya fuerza y dirección determina el tipo de fractura.
Etiología
Las causas etiológicas más comunes de los traumatismo suelen ser las caídas, accidentes de bicicleta y automóvil o como consecuencia de un cuerpo extraño que impacta sobre el diente(1). Cuando se localizan en el sector anterior, la mayor parte de estas lesiones ocurren como consecuencia de un impacto directo sobre el diente, cuya fuerza y dirección determina el tipo de fractura.
Si la fuerza del impacto excede la resistencia al corte de los tejidos duros dentarios, se producirá una fractura en la cara vestibular del diente que seguirá la dirección de los prismas del esmalte, adoptando posteriormente un trayecto oblicuo por debajo del surco gingival en el lado palatino(2). Aunque generalmente la línea de fractura suele ser única, en ocasiones pueden coexistir múltiples fracturas que comienzan donde finaliza la línea de fractura principal. Es por ello que, una vez visualizado el margen, con un explorador debemos verificar si existe movilidad anormal de algún otro fragmento, pues en el caso de no ser detectados causarían reacciones inflamatorias durante y después de finalizado el tratamiento.
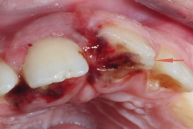
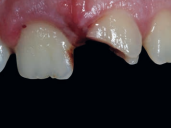
FIG. 2. Fractura corono-radicular en 21, además de la fractura en la que se ha producido pérdida del fragmento, se observa una segunda línea de fractura que se conserva en su posición gracias a la inserción de las fibras de ligamento.
Sin embargo, en los sectores posteriores las lesiones suelen ocurrir como consecuencia de traumatismos indirectos, cuando al recibir un golpe sobre el mentón, la arcada inferior se cierra con fuerza sobre la superior. En estos casos se suelen producir fracturas coronales o corono-radiculares en premolares o molares que afectan a las cúspides vestibulares o linguales de uno o varios dientes. Así, en este tipo de traumatismos debemos examinar minuciosamente los cuatro cuadrantes, pues con frecuencia van acompañados de otras fracturas no solo de la hemiarcada opuesta sino también del lado contralateral(2). Tanto en las fracturas producidas por traumatismos directos como indirectos, el fragmento fracturado suele tener forma de cuña, debido a la dirección oblicua que tiene el recorrido de la línea de fractura a lo largo de la corona y de parte de la raíz del diente(2). La frecuencia de estas fracturas corono-radiculares, para Andreasen(1), alcanzan el 5% de las lesiones que afectan a los dientes permanentes y el 2% de las lesiones que afectan a los temporales, mientras que en un estudio realizado por nosotros sobre una muestra de 297 traumatismos en dentición temporal y 197 traumatismos en dentición permanente, la incidencia de este tipo de fracturas es inferior, siendo del 2% para los permanentes y de 1,3 para los temporales4.Castro et al. (2005) observaron que el grupo más prevalente en este tipo de fracturas es el de 11–18 años(5).
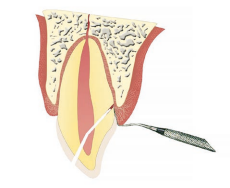
FIG. 3. Sondaje periodontal para determinar lo más exactamente posible la profundidad de la línea de fractura.
Patogenia
En las fracturas corono-radiculares casi siempre se produce exposición pulpar, por tanto, la cavidad oral se va a poner en comunicación con la pulpa y con el ligamento periodontal, causando cambios histológicos tanto en el tejido pulpar como en el ligamento periodontal. Las reacciones patológicas de la pulpa son básicamente las mismas que las observadas en las fracturas de corona (2,4,7). Así, en el caso de exposición pulpar, en el punto de exposición aparecerá hemorragia, seguida de una inflamación pulpar aguda (exudado de fibrina, proliferación vascular y acumulo de leucocitos e histiocitos) y posterior colonización bacteriana(7). Los cambios siguientes en el tejido pulpar pueden ser proliferativos (formándose un pólipo pulpar en el punto de exposición) o destructivos (apareciendo necrosis pulpar y absceso). Además de esto, puede verse una reacción clásica de inflamación en la encía a nivel de la línea de fractura, por debajo de la unión amelocementaría debido a la acumulación de placa, con acumulo de leucocitos, histiocitos y fibroblastos, típico de la fase inflamatoria aguda2,4,7. Más tarde, en las fracturas no tratadas puede aparecer una proliferación del epitelio gingival marginal dentro de la cámara pulpar(2,7). Estas fracturas no reparan por apósito de osteodentina(8), por lo que la única posibilidad de tratamiento suele ir enfocada a la remoción de fragmento coronal y la conservación del fragmento remanente(9-11).
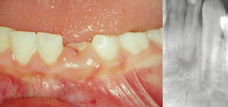
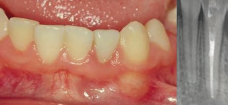
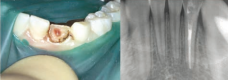
FIG. 4, a, b y c. Eliminación del fragmento, gingivectomía, tratamiento pulpar y restauración por encima del nivel gingival.
a) Situación clínica. Paciente de 10 años a los 20 días de haber sufrido fractura corono-radicular complicada del 32. La línea de fractura finaliza por encima del reborde alveolar. En la radiografía observamos imagen radiolúcida periapical.
b) Gingivectomía de la hiperplasia gingival postraumática y relleno del conducto con hidróxido cálcico.
c) Relleno del conducto con gutapercha y restauración con material compuesto por encima de la nueva inserción epitelial.
Exploración clínica y radiológica
El diagnóstico clínico de este tipo de lesiones es sencillo cuando la única línea de fractura empieza a pocos milímetros del borde incisal de la cara vestibular de la corona y, siguiendo un trayecto oblicuo, termina por debajo del surco gingival en la cara palatina y, además, existe movilidad, dolor en la masticación y desplazamiento de los fragmentos. Sin embargo, si la línea de fractura en la parte más profunda afecta al cemento y la corona se conserva en su posición gracias a la inserción de las fibras de ligamento periodontal, pueden omitirse durante la exploración inicial. Una vez diagnosticada la línea de fractura principal, debemos continuar la exploración buscando fracturas secundarias que pueden pasar desapercibidas al estar totalmente unidas por las fibras del ligamento periodontal (fig. 2). Para completar el diagnóstico debemos determinar lo más exactamente posible la profundidad de la línea de fractura, realizando un sondaje periodontal con el paciente previamente anestesiado (fig. 3).
El examen radiológico, en numerosas ocasiones, aporta pocos datos al diagnóstico clínico, debido a que la fractura oblicua casi siempre es perpendicular al haz central de rayos, por lo que, además de una radiografía oclusal, se indican dos periapicales excéntricas y una periapical con proyección ortorradial, habituales en todo traumatismo, recomendándose al menos dos placas periapicales adicionales con una angulación del rayo ± 150 a la exposición primaria (2,4,11,12) .
Por otra parte, aunque la zona vestibular de la fractura es fácilmente visible debido al desplazamiento del fragmento hacia palatino, no siempre podemos determinar radiográficamente la profundidad de la fractura en palatino. Esto es debido a la inmediata proximidad de los fragmentos unidos por las fibras periodontales. La IADT recomienda el CBCT en los casos en los que la radiografía convencional arroje resultados no concluyentes (12).
Tratamiento
El tratamiento de las fracturas corono-radiculares localizadas en el sector anterior debe evaluarse desde varias perspectivas, incluida la vitalidad del diente, su estadio de desarrollo radicular, los tejidos afectados, la ubicación de la fractura y la cantidad de estructura dental restante. Por ello, su tratamiento es una combinación de procedimientos endodónticos, periodontales y restauradores. Teniendo siempre en cuenta que en las fracturas complicadas, el tratamiento pulpar debe realizarse
antes que los procedimientos periodontales. Puesto que la mayor parte de los dientes que han sufrido fracturas corono-radiculares pueden conservarse, el tratamiento debe instaurarse lo más rápidamente posible, ya que, al estar comunicada la cavidad oral con la pulpa y el ligamento periodontal, se producen rápidamente cambios histológicos tanto en el tejido pulpar como en el ligamento periodontal, así como una inflamación aguda de la encía a nivel de la línea de fractura. Como tratamiento de urgencia, en el caso de disponer del fragmento, tras realizar el tratamiento pulpar (recubrimiento pulpar, pulpotomía o endodoncia), la adhesión sería el tratamiento de elección, evitando así que se originen los cambios histológicos e inflamatorios descritos anteriormente (12). Uno de los puntos más importantes a la hora de decidir el tratamiento en las fracturas corono-radiculares es la profundidad de la línea de fractura, que previamente habremos determinado con la mayor exactitud posible durante la exploración clínica y radiológica.
Además, cuando este tipo de fractura se produce en la dentición permanente con el desarrollo radicular incompleto, el objetivo del tratamiento será preservar la vitalidad pulpar y evitar su inflamación. Esto se hará mediante recubrimiento pulpar directo o pulpotomía parcial con un biomaterial, continuando así la apicogénesis del diente. Solo cuando la pulpa radicular está infectada debe ser extraída en su totalidad y realizada la apicoformación. Antes de describir cada una de las posibilidades terapéuticas, es importante comprender el concepto de anchura biológica. Este concepto define las dimensiones y relaciones de los tejidos de adherencia gingival. Gargiulo et al.(13) demostraron una relación de dimensión proporcional entre la unión dentogingival y los otros tejidos de soporte dentario, encontrando que por término medio la profundidad del surco es de 0,69 mm, la longitud del epitelio de unión de 0,97 mm y la adhesión de tejido conectivo de 1,07 mm con un intervalo entre 1,06-1,08 mm. La anchura combinada de la adhesión del epitelio de unión y del tejido conectivo tiene una media de 2,04 mm y se denomina anchura biológica (14). Aunque la anchura biológica puede variar de un diente a otro, siempre existe y nunca debe invadirse. Por tanto, un margen de restauración debe cumplir siempre una distancia a la cresta alveolar que respete la anchura biológica15, de lo contrario aparecerá inflamación y migración apical del epitelio de unión.
Por ello, dependiendo de la profundidad de la fractura, se han descrito diferentes procedimientos terapéuticos para restaurar la anchura biológica antes de realizar la restauración estética del diente. El objetivo de estos procedimientos periodontales es exponer las estructuras dentales intactas, lo que permite la confirmación de que los procedimientos posteriores se pueden realizar con un control óptimo de sangrado y humedad y, por tanto, una correcta restauración del diente. A continuación, describiremos diferentes posibilidades terapéuticas (2,4,12,16-18) dependiendo de la edad del paciente, de la profundidad de la línea de fractura, de la posible afectación pulpar y del tiempo transcurrido desde la lesión. Teniendo siempre en cuenta, como se refería anteriormente, que en todos los casos el tratamiento requiere una evaluación integral y planificación para un tratamiento multidisciplinar, que incluirá tratamiento pulpar, alargamiento de corona, erupción ortodóncica forzada o reimplantación intencional. Realizando siempre el tratamiento pulpar antes que los procedimientos periodontales.
Cuando se localizan en el sector anterior, la mayor parte de estas lesiones ocurren como consecuencia de un impacto directo sobre el diente, cuya fuerza y dirección determina el tipo de fractura.
El tratamiento de las fracturas corono-radiculares superficiales (a nivel de la línea amelocementaria), si no disponemos del fragmento, el tratamiento sería el siguiente: En el caso de que existan múltiples fragmentos o algún otro motivo que dificulte su adhesión; una vez retirado los fragmen- tos sueltos, realizaremos, si es necesaria, una pequeña gingi- vectomía para exponer los bordes de la fractura, que regulari- zaremos con una fresa de pulido. Seguidamente, colocaremos una restauración provisional de bordes supragingivales que selle los túbulos dentinarios, restablezca al menos provisional- mente la estética y permita que la porción subgingival de la fractura cicatrice, restableciéndose la nueva inserción de las fi- bras periodontales. Durante todo este tiempo deben recomen- darse unas óptimas medidas de higiene, así como enjuagues diarios con clorhexidina que favorezcan la cicatrización. El objetivo de la gingivectomía es reducir el nivel de la encía, de manera que la fractura se convierta en supragingival, y solo se realizará en casos de hiperplasia gingival que nos dificulte el tra- tamiento pulpar o restaurador o cuando la radiografía periapical y el sondaje periodontal nos indique una erupción pasiva altera- da en el diente traumatizado; cuando estas circunstancias no se den, solo se bebe realizar en un sector que no sea estético sensi- ble (por ejemplo, la superficie palatina del diente traumatizado). Al mes, cuando observemos curación gingival, presumible- mente con formación del epitelio de unión, podremos realizar la restauración definitiva de la corona con material compuesto o con frentes laminados de material compuesto o porcelana, finalizando la preparación en el nivel donde se haya producido la nueva inserción epitelial6-19 (fig. 4).
Adhesión del fragmento
En el caso de disponer del fragmento, en las fracturas corono-radiculares no complicadas cuyo margen más profundo se situé a nivel del reborde alveolar o ligeramente por debajo en la zona palatina, este sería el tratamiento de elección. Instaurándose lo más rápidamente posible para evitar que se originen los cambios histológicos e inflamatorios descritos anteriormente. El uso del fragmento original para restaurar las fracturas corono-radiculares presenta algunas ventajas (11):
1. La readaptación del fragmento del diente autógeno respeta la anchura biológica (suma de las longitudes de unión epitelial y del tejido conectivo) (20).
2. La técnica es rápida, económica y menos complicada21.
3. Se puede obtener mayor estética en la restauración debido a que se conserva la translucidez y el contorno original (21).
4. El diente restaurado es más resistente a la abrasión que la restauración con material compuesto.
Este tipo de tratamiento puede ser realizado con éxito cuando el fragmente es único, se adapta perfectamente al diente remanente, se ha mantenido húmedo hasta la adhesión y es lo suficientemente grande para manipularlo10,21. Si fuese necesario, podemos retocar ligeramente con una fresa la parte subgingival del fragmento incisal y posteriormente, tras el grabado total del fragmento y del diente remanente con ácido ortofosfórico, se realizará su adhesión, teniendo cuidado de que no quede cemento remanente (fig. 5).
Tras explorar la extensión de la fractura y los tejidos implicados, debemos realizar un colgajo mucogingival de espesor total para exponer los bordes de la fractura. Una vez finalizado el tratamiento pulpar (recubrimiento pulpar, pulpotomía o endodoncia), controlado el sangrado y comprobada la adaptación del fragmento, procederemos a su adhesión con composite calentado a 500 o fluido (preferiblemente de fraguado dual), teniendo especial cuidado de eliminar perfectamente todos los remanentes del material de adhesión21-23. Para evitar la contaminación, durante la adhesión del fragmento realizamos un aislamiento minucioso, teniendo cuidado de que no quede cemento remanente que produzca inflamación gingival (24). En las fracturas corono-radiculares complicadas con ápice abierto, nuestro principal objetivo será conservar la vitalidad pulpar para que continúe el desarrollo apical. Por ello, y teniendo siempre en cuenta que el tratamiento pulpar debe realizarse antes de los procedimientos periodontales, dependiendo del tiempo transcurrido y del tamaño de la exposición, iremos desde el recubrimiento directo a la pulpotomía parcial y la pulpa cuando clínica y radiológicamente confirmemos la necrosis pulpar.
Cuando el margen más profundo de la fractura se sitúa a nivel de la cresta alveolar y el fragmento es único (fig. 6), una vez eliminado el fragmento suelto, realizaremos un colgajo mucogingival de espesor total para exponer los bordes de la fractura y poder realizar el tratamiento pulpar. La operación periodontal expone las estructuras dentales infragingivales intactas, lo que permite la restauración y la confirmación de que los procedimientos posteriores se pueden realizar con un control óptimo de sangrado y humedad. Una vez realizado el colgajo y expuestos los bordes de la línea de fractura, tras controlar el sangrado, procedemos al pegado del fragmento con composite caliente o fluido23 (preferiblemente de fraguado dual), teniendo especial cuidado de eliminar perfectamente todos los remanentes del material de adhesión, con el objetivo biológico de conseguir una superficie radicular lisa, limpia y biocompatible con los tejidos del periodonto, consiguiendo así una nueva inserción, caracterizada fundamentalmente por la epitelización de la cara interna del colgajo que contacta con la superficie radicular, formándose la denominada unión epitelial larga. Más apicalmente, la maduración del tejido conectivo reestablece la inserción conectiva, y en la porción más profunda de la herida es posible detectar cierta cantidad de recuperación de la arquitectura ósea y del ligamento periodontal.
Para poder conseguir un ajuste marginal apropiado de los márgenes de la restauración, es importante un acceso óptimo, una buena hemostasia y un correcto almacenado del fragmento. Se ha demostrado que, si el fragmento ha sido almacenado en seco antes de su adhesión, la fuerza de adhesión es menor, dado que la deshidratación de la dentina provoca el colapso de las fibras de colágeno y, por tanto, una penetración inadecuada de los monómeros de resina, lo que conducirá a una mala adhesión entre la dentina y el composite. Por tanto, durante todo el procedimiento el fragmento debe ser almacenado en solución salina al menos 20 minutos antes de su hesión (25,26,27). Con el propósito de aumentar la fuerza de unión, se han descrito varias técnicas como la realización de surcos internos o la colocación de un poste de fibra de vidrio intracanal (21,26,28). Los postes de fibra de vidrio cementados con los nuevos materiales adhesivos permiten crear una estructura multicapa sin interfases débiles entre capas inherentes, aumentado de esta forma la fuerza de unión y la resistencia a la fractura26,28 (figs. 7, a-g). Varios estudios afirman que, si se realiza la reinserción del fragmento fracturado sin preparación previa, los valores de unión son más bajos que si realizamos algún tipo de preparación (22,27,28). En los casos en que los márgenes de la fractura se ubican debajo de la cresta alveolar, se realizará osteotomía con el fin de establecer un margen de restauración que no viole el espacio biológico. Ahora bien, para no alterar la estética solo se realizará osteotomía si la línea de fractura intraósea se sitúa en palatino y a menos de 1 mm de la cresta ósea, pues un cambio en el contorno del margen gingival en el área anterior del diente impacta la estabilización de la estética. Por ello, en estos casos se requiere una planificación del tratamiento de forma integral, estando más indicado la extrusión ortodóncica.
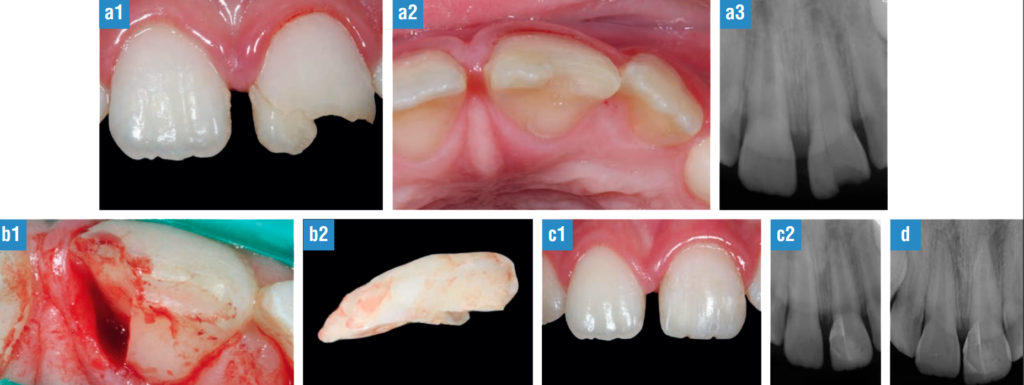
FIG. 5. Fractura corono-radicular no complicada, adhesión del fragmento. a, 1-3) Situación clínica y radiológica: paciente de 9 años con fractura corono-radicular no complicada del 21, a las 24 horas del trauma. En el examen clínico observamos acúmulo de placa bacteriana, pérdida de un fragmento de corona y una línea de fractura que siguiendo un trayecto oblicuo termina por debajo del surco gingival, a nivel de la unión amelocementaria. Movilidad importante del fragmento fracturado, pero sin desplazamiento. No se realizaron los tests de percusión ni los tests de sensibilidad por considerarlos innecesarios durante este primer examen clínico. La exploración clínica de los dientes contiguos y antagonistas fue normal.b, 1-2) Una vez extraído el fragmento comprobamos mediante sondaje la profundidad de la línea de fractura y que no existe exposición pulpar, así como que se trata de un fragmento único. Para poder realizar su correcta adhesión, se realizó un colgajo mucogingival de espesor total que nos permitió exponer los bordes de la fractura, comprobar la adaptación del fragmento y corroborar que no existía exposición pulpar, eliminando cuidadosamente el material sobrante. Antes de suturar el colgajo, se comprobó radiológicamente que la adaptación del fragmento era correcta y no existía material compuesto sobrante. c, 1-2) Imagen clínica y radiográfica a los 15 días, momento en el que se finalizó la restauración de la corona mediante técnica estratificada. d) Examen clínico y radiográfico al año, donde observamos cierre apical completo.
Eliminación del fragmento coronal y extrusión ortodóncica
En 1973 Heithersay30 fue el primero en describir este tipo de tratamiento, resolviendo así un problema tan complejo como este. Posteriormente, varios estudios clínicos respaldaron la efectividad de este procedimiento, teniendo siempre en cuenta la proporción corono-radicular antes de comenzar con la erupción forzada (29,31,32).
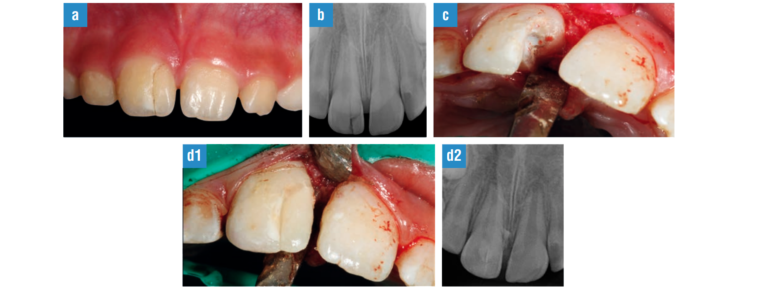
FIG. 6. Fractura corono-radicular complicada, adhesión del fragmento. a) Situación clínica: paciente de 8 años y 7 meses, con fractura corono-radicular complicada del 11, a las 12 horas del trauma. La línea de fractura es ligeramente infraósea en la parte mesial del diente, por lo que el fragmento continúa unido por las fibras del ligamento periodontal. b) En la radiografía periapical con proyección ortorradial, observamos claramente una línea de fractura oblicua, además de desarrollo radicular incompleto. Tras la anestesia y limpieza de la zona con clorhexidina, se realizó un sondaje periodontal para poder determinar la profundidad de la línea de fractura, determinando de esta forma que se trataba de una línea de fractura única y su parte más profunda se situaba ligeramente por debajo de la unión amelocementaria. c) Una vez extraído el fragmento, comprobamos la profundidad de la línea de fractura, la exposición pulpar y que se trata de un fragmento único. Para poder realizar una correcta adhesión del fragmento, se realizó un colgajo mucogingival de espesor total que nos permitió exponer los bordes de la fractura, comprobar la adaptación del fragmento y realizar la pulpotomía con Biodentine TM (Septodont). d, 1-2) Finalizado el tratamiento pulpar, se procedió a la adhesión sin realizar ningún tipo de preparación previa en ninguno de los dos fragmentos, grabado total (de esmalte y dentina) con ácido ortofosfórico durante 20“, lavado abundante con agua y ligero soplado, dos capas de adhesivo, soplado para evaporar el solvente, polimerización 40“, finalizando con la colocación de composite previamente calentado a 50 grados y abundantemente polimerizado. Para evitar la contaminación durante la adhesión del fragmento se realizó un aislamiento minucioso, teniendo cuidado de que no quedase cemento remanente que pudiese producir inflamación gingival. El colgajo se suturo con Monocril TM, 5-0 (Poliglecaprone 25, undyed monofilamento, reabsorbible. ETHICON LLC. Johnson & Johnson); recomendando cepillar suavemente la zona y aplicar gel de clorhexidina 2 veces al día, durante 1 semana.
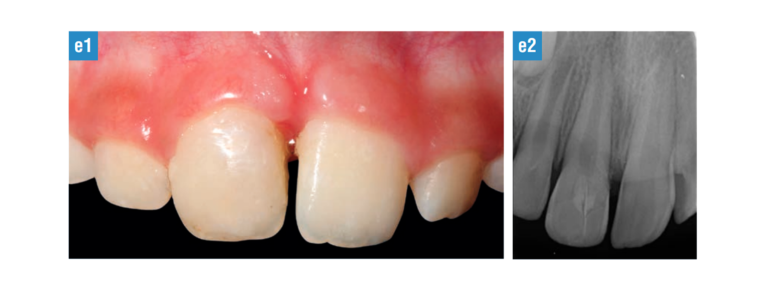
FIG. 6, e, 1-2. Examen clínico y radiológico al mes. Las pruebas de percusión fueron normales y se obtuvo una respuesta positiva levemente disminuida a los test de sensibilidad al frío. Clínicamente se observó pequeño cambio de coloración en mitad de la corona, a nivel de la zona de pulpotomía. Para mejorar relativamente la estética se grabó la línea de fractura, donde se observó una pequeña depresión y se colocó adhesivo y una pequeña capa de composite. La exploración radiográfica no mostró patología
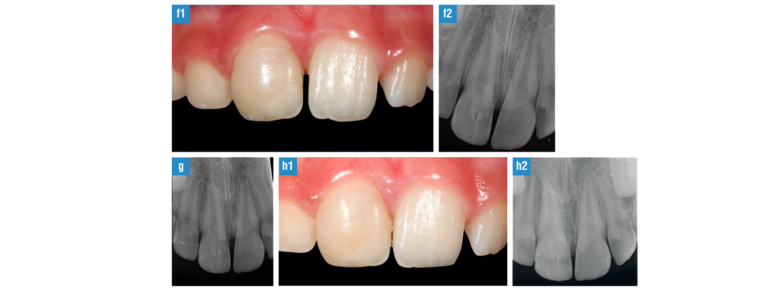
FIG. 6, f, 1-2. Examen clínico y radiológico a los 3 meses. FIG.6, g. Control radiológico a los y 6 meses. FIG-6. h, 1-2. Examen clínico y radiológico al año, donde observamos salud gingival y desarrollo apical.
El objetivo de este tratamiento es aumentar la superficie de corona clínica del diente fracturado, llevando la línea de fractura a una posición supra ósea18,29,31,32. La raíz de un incisivo se moverá por encima del nivel del hueso en pocos meses, mientras que para el movimiento de dientes con raíces múltiples o curvas se necesitará más tiempo. Una vez finalizada la extrusión, el diente debe mantenerse en su posición hasta que los tejidos periodontales curen y se estabilicen. Simon33 enumeró las indicaciones de extrusión dentaria para cualquier problema en el tercio cervical radicular que se extienda 0-4 mm por debajo de la cresta del hueso alveolar: fracturas
horizontales corono-radiculares, caries, reparación de defectos de reabsorción, perforaciones iatrogénicas del tercio coronal de la raíz o cuando sea necesario extraer un diente lentamente porque la radioterapia presente riesgo de osteorradionecrosis posextracción. En los traumatismos dentarios esta opción terapéutica estará indicada cuando, una vez eliminado el fragmento coronal, la porción radicular sea lo suficientemente larga para contener la restauración de la corona (mínima proporción corono-radicular 1/1); su objetivo será llevar la línea de fractura hasta una posición supraósea extruyendo ortodóncicamente la raíz y llevándola hasta una posición donde podamos llevar a cabo la restauración sin invadir la anchura biológica34. El tratamiento pulpar de la porción radicular debe efectuarse antes que la tracción ortodóncica, de forma que, si el diente fracturado no ha completado el desarrollo radicular, realizaremos recubrimiento directo, pulpotomía parcial o apicoformación y, si es posible, una restauración provisional de la corona (figs.8, a-d). En el caso de que el diente fracturado haya completado su desarrollo radicular, realizaremos el tratamiento endodóntico de la porción radicular previamente a la tracción ortodóncica. Una vez terminado el tratamiento pulpar, dependiendo de la profundidad de la línea de fractura, la extrusión ortodóncica puede realizarse de diferentes maneras:
- Mediante un gancho unido a un poste desde donde tirar de la raíz verticalmente por medio de un elástico activo, hacia un arco horizontal sujeto a los dientes adyacentes.
- Mediante un bracket pegado al esmalte expuesto o a la res- tauración, lo más gingival posible en el diente a extruir. La fuerza extrusiva es proporcionada por un alambre o resorte de ortodoncia.
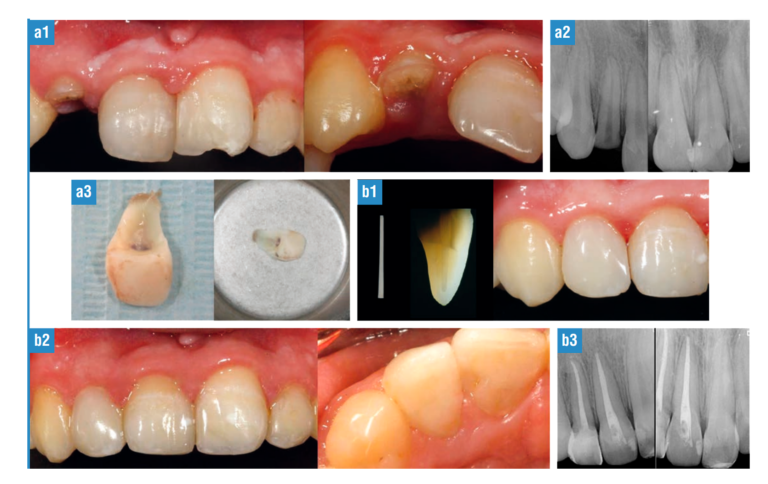
FIG. 7. a, 1-3) Situación clínica y radiológica de paciente de 13 años, al mes de haber sufrido fractura corono-radicular del incisivo central derecho, pequeña luxación lateral y extrusiva del 11 y fractura no complicada de corona del 21. El paciente traía el fragmento del incisivo lateral integro, por lo que se introdujo en suero fisiológico hasta que pudiera ser colocado. b, 1-3) En primer lugar, se realizó pequeña gingivectomía en palatino de la hiperplasia gingival postraumática del 12 y tratamiento endodóntico del 11 y el 12. Para poder realizar una correcta adhesión del fragmento, se realizó un colgajo mucogingival de espesor total para exponer los bordes de la fractura y comprobar la adaptación del fragmento. Al haber trascurrido casi 2 meses del trauma y producirse una pequeña pérdida de espacio, recortamos mesiodistalmente el fragmento para adaptarlo a la nueva posición. Además, se vacío parcialmente la corona para cementar un perno de fibra de vidrio que aumentase su resistencia a la fractura. Imagen clínica y radiológica a los 15 días de finalizar el tratamiento.
Algunos autores defienden que el movimiento ortodóncico debe llevarse a cabo lentamente y con fuerzas suaves, dejando el diente ligeramente sobreextruído (0,5 mm)35,36. Sin embargo, en estos casos, la extrusión ortodóncica produce el desplazamiento del margen gingival y del hueso marginal, produciendo una neogénesis
ósea y un aumento de la encía adherida sin que se produzca un desplazamiento coronal de la unión mucogingival37. Este desplazamiento coronal de la encía y del hueso marginal podría ocultar parcialmente la extrusión radicular realizada y producir recidiva, por lo que se aconseja ferulizar el diente después de la extrusión, y realizar fibrotomía y reconformado gingival para crear una óptima relación entre la encía y el margen de restauración (figs. 9). De acuerdo con autores como Malmgrem et al.38, la extrusión debe ser rápida (cerca de 1 mm cada semana), acompañado de una fibrotomía intrasulcular para evitar cambios en el hueso marginal y los tejidos blandos no sean extruidos junto con el diente, finalizando con un contorneado gingival para crear una relación óptima entre la encía y el margen de la restauración. Sin embargo, con el fin de reducir la probabilidad de desencadenar reabsorción radicular, la gran mayoría de autores18,32,39,40 están de acuerdo con Brown et al.41 en realizar una extrusión algo menos rápida (4-6 mm en 6-8 semanas), utilizando fuerzas más débiles para prevenir la reabsorción de la raíz. Algunos afirman que es necesaria una fibrotomía supracrestal en cada cita durante el proceso de extrusión y/o justo antes de la retención para prevenir el movimiento del hueso y de los tejidos blandos (18,29,39,40).
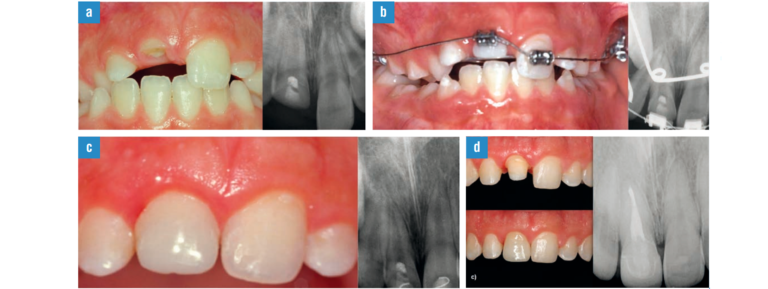
FIG. 8, a-d. Extrusión ortodóncica. a) Situación clínica: paciente de 8 años con fractura corono-radicular profunda y desarrollo radicular incompleto al que se le ha realizado pulpotomía cervical con hidróxido cálcico y restauración provisional para poder colocar el brackets. b) Extrusión ortodóncica previa fibrotomía intrasulcular utilizando fuerzas medias para impedir la reabsorción de la raíz y dejando el diente ligeramente extruido. c) Una vez conseguida la extrusión, realizamos la restauración definitiva con material compuesto y ferulizamos ambos incisivos, para evitar recidiva. En la imagen radiográfica, observamos cómo ha concluido el desarrollo radicular. d) 10 años más tarde, se observó radiolucidez apical por lo que se realizó tratamiento endodóntico, perno momento fibra de vidrio y corona de porcelana, lo que nos permitió aumentar el diámetro del cuello anatómico del diente.
En cuanto a la estabilización, todos los estudios confirman que es necesario inmovilizar el diente en su nueva posición40, aunque los periodos de retención recomendados son muy diversos; Bajaj et al.42 recomiendan entre 8-12 semanas; en cambio, Lemon43 habla de 1 mes por cada milímetro de extrusión y Simón et al.44, de 7 semanas.
Como resumen, podemos concluir que se recomienda aproximadamente 0,5 mm por mes, utilizando fuerzas entre 30–60 gr, seguido de un periodo de estabilización 12 semanas. Por otro lado, puesto que el hueso alveolar y la inserción gingival descienden con el diente extruido, recomiendan realizar fibrotomía supracrestal durante y al final del proceso de extrusión para mejorar el pronóstico.Otro punto a tener en cuenta es la morfología cónica radicular, de esta forma, al descender la raíz, en el momento de la reconstrucción encontraremos una menor anchura de la raíz expuesta, lo que dificultará la reconstrucción mesiodistal de la corona (fig.10). En resumen, la técnica de extrusión ortodóncica en dientes con fracturas corono-radiculares profundas seria la siguiente:
1. Exploración clínica y radiológica para el diagnóstico.
2. Anestesia.
3. Eliminación del o de los fragmentos corono-radiculares fracturados.
4. Sondaje periodontal para determinar la profundidad de la fractura.
5. Si existe exposición pulpar, tratamiento endodóntico del fragmento radicular. Si no hubiere concluido el desarrollo apical, recubrimiento directo, pulpotomía parcial o apico-formación.
6. Restauración provisional para poder colocar el bracket o en su defecto un gancho cementado en el conducto radicular.
7. Erupción forzada rápida del diente (4–6 mm durante 6–8 semanas), previa fibrotomía intrasulcular utilizando fuerzas medias para impedir la reabsorción de la raíz y dejando el diente ligeramente extruido.
8. Nueva fibrotomía para evitar recidiva.
9. Contorneado gingival para optimizar la relación entre la encía y el margen de la restauración.
10. Restauración temporal y en la misma sesión ferulización del diente durante un periodo de 6 meses.
11. Restauración definitiva.
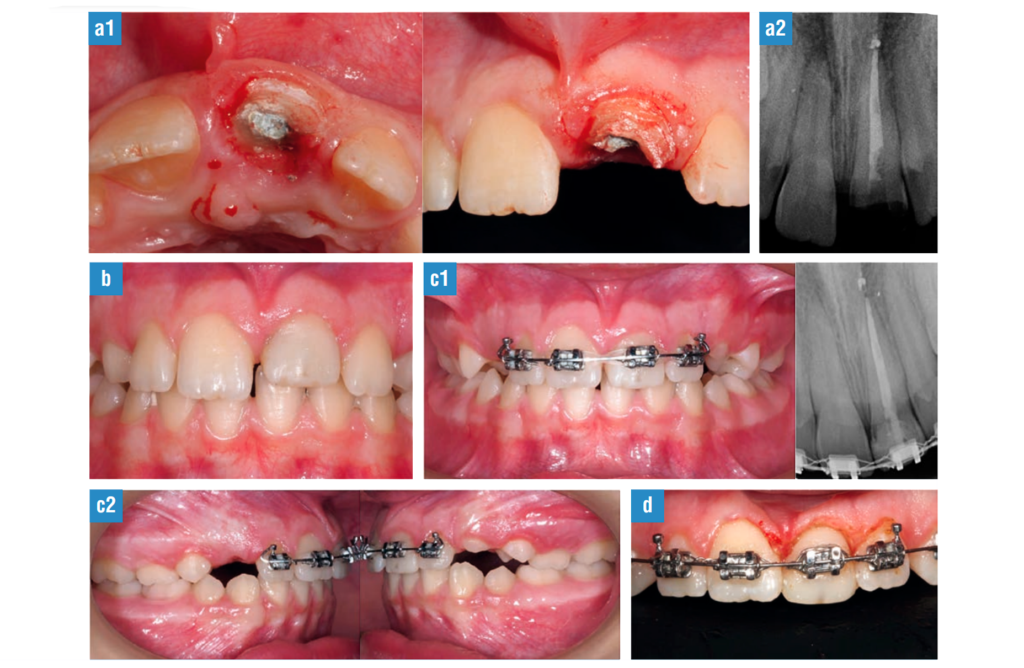
FIG. 9, a-d . Extrusión ortodóncica. a, 1-2) Situación clínica: paciente de 11 años con fractura corono-radicular profunda en el mismo incisivo donde un año antes tras sufrir fractura de corona complicada. En ese momento, se realizó tratamiento de conductos previa colocación de una pequeña barrera apical de MTA al no haber concluido el cierre apical completo. b) Restauración provisional mediante material compuesto y fibra de vidrio para poder colocar el brackets y comenzar la extrusión. c, 1-2) Extrusión ortodóncica: erupción forzada del diente utilizando fuerzas medias. Puesto que el hueso alveolar y la inserción gingival descienden con el diente extruido, se realizó fibrotomía supracrestal antes, durante y al final del proceso de extrusión para mejorar el pronóstico. d) Contorneado gingival: una vez finalizada la extrusión se realizó contorneado gingival para optimizar la relación entre la encía y el margen de la restauración.
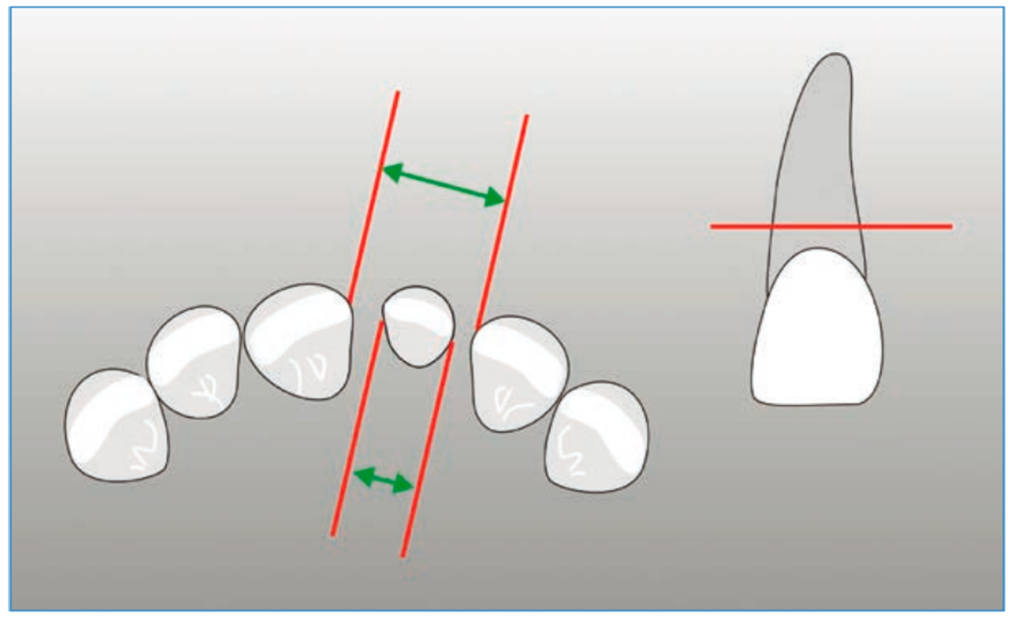
FIG. 10. Después de la extrusión del fragmento apical, al tener la raíz una morfología cónica, el diámetro del cuello del diente disminuye, aumentando el espacio interdentario, lo que dificultará la reconstrucción mesio-distal de la corona.
Eliminación del fragmento coronal y extrusión quirúrgica del fragmento radicular
La extrusión quirúrgica del diente implica sección de la inserción de la totalidad de las fibras de ligamento periodontal y recolocación de la raíz en una posición más coronal, con el objetivo de dejar el borde de la fractura en una posición optima de restauración45,46 (3-4 mm por encima de la cresta ósea). Esta opción de tratamiento está especialmente indicado en pacientes que rechazan la extrusión ortodóncica y en dientes con desarrollo radicular completo y cuya raíz después de la extrusión sigue siendo lo suficientemente larga para soportar la nueva restauración de la corona.
Su objetivo es llevar de forma quirúrgica la línea de fractura intraósea a una posición supragingival para que el diente sea restaurable45-51, lo que implicará perdida de vitalidad pulpar. Posterior a la extrusión requiere un tiempo de estabilización mediante férula flexible antes de realizar la reconstrucción estética52. Al igual que en el punto anterior, hay que tener en cuenta la morfología cónica radicular y por lo tanto una menor anchura de la raíz expuesta, lo que dificultará la reconstrucción mesiodistal de la corona 53-56. La única ventaja de la extrusión quirúrgica frente a la ortodóncica es que precisa menor tiempo y coste de tratamiento. Sin embargo, presenta una gran cantidad de efectos adversos como reabsorción radicular y en algunos casos, perdida ósea marginal debida a la presión aplicada por el elevador durante el procedimiento de extrusión53.
Discusión
La frecuencia de las fracturas corono-radiculares, para Andreasen1 alcanza el 5% para lesiones en dientes permanentes y el 2% en lesiones que afectan a los temporales. En un estudio realizado por nuestro Grupo de Investigación sobre una muestra de 297 traumatismos en dentición temporal y 197 traumatismos en dentición permanente, la incidencia de este tipo de fracturas resultó ser ligeramente inferior, siendo del 2% para los permanentes y de 1,3% para los temporales4 . El tratamiento de este tipo de fracturas puede ser complejo y de la rápida instauración de un tratamiento adecuado derivará un menor índice de complicaciones.
Tratamiento
Para el tratamiento de las fracturas corono-radiculares localizadas en la región anterior se deben evaluar varios puntos (2,4,12):
- Vitalidad del diente (si el diente es vital o no).
- Estadio de desarrollo radicular (ápice abierto o cerrado).
- Tejidos afectados por la fractura (esmalte, dentina, cemento y/o pulpa).
- Posibilidad de reposición y adhesión del fragmento fracturado.
- Ubicación de la fractura (profundidad y dirección de la línea de fractura).
- Tipo de dentición afectada (temporal o permanente).
- Cantidad de estructura dental remanente.
En el presente trabajo describimos diferentes fracturas corono-radiculares complicadas y no complicadas, todas ellas de incisivos centrales permanentes, cuyo tratamiento restaurador fue elegido en función de los puntos anteriormente citados. En el caso de disponer del fragmento, se eligió su adhesión tras el tratamiento pulpar y cirugía de exposición de la línea del fragmento como mejor opción de tratamiento (11,12,20-28). La reinserción del fragmento dental se muestra como una de las mejores alternativas de reconstrucción de la anatomía perdida y no solamente como restauración provisional o de urgencia20-28. En algunos casos esta puede ser una opción ventajosa como tratamiento provisional hasta determinar el tratamiento definitivo11. Sin embargo, en muchas ocasiones la adhesión puede ser un tratamiento permanente adecuado como en los casos clínicos que mostramos.
Eso sí, el tratamiento debe instaurarse lo más rápidamente posible, comenzando siempre por el tratamiento pulpar, ya que al estar comunicada la cavidad oral con la pulpa o con el ligamento periodontal, se producen rápidamente cambios histológicos tanto en el tejido pulpar como en el ligamento periodontal, así como una inflamación aguda de la encía a nivel de la línea de fractura (2,4,7). Uno de los puntos más importantes a la hora de decidir el tratamiento en las fracturas corono-radiculares es la profundidad de la línea de fractura. La determinación de la línea de fractura con una adecuada exploración clínica y radiológica se muestra como medida previa fundamental, ya que determinará la opción de tratamiento (2,4 11,12). Además, cuando este tipo de fractura se produce en un diente permanente sin desarrollo radicular completo y con afectación pulpar, el objetivo del tratamiento será además preservar la vitalidad pulpar y evitar su inflamación, por medio del recubrimiento pulpar directo o la pulpotomía parcial con un biomaterial, continuando así la apicogénesis del diente. Solo cuando la pulpa radicular está infectada o haya signos de necrosis, debe ser extraída en su totalidad y realizarse la apicoformación (2,4,12). Según la profundidad de la línea de fractura, el tratamiento pulpar puede realizarse antes o después de la cirugía de colgajo que haga visible los límites de la línea fracturada. Es importante mantener el campo operatorio seco para una correcta adhesión. Una vez finalizado el tratamiento pulpar, si disponemos del fragmento remanente, realizaremos su adhesión. Con los avances en odontología adhesiva, el proceso de reinserción del fragmento se ha simplificado y los resultados son más predecibles. En la literatura, se han descrito diferentes técnicas y materiales para la reposición del fragmento (22-27). Finalizado el tratamiento, deben recomendarse medidas óptimas de higiene, así como enjuagues diarios con clorhexidina que favorezcan la cicatrización (3,11).
Adhesión del fragmento
En el caso de disponer del fragmento, todos los autores coinciden en que este sería el tratamiento de elección21-27. Dependiendo de la profundidad de la línea de fractura, para poder realizar una correcta adhesión del fragmento, se realizará gingivectomía o preferiblemente un colgajo mucogingival de espesor total con la finalidad de exponer los bordes de la fractura y comprobar la adaptación del fragmento. Seguidamente, si la fractura es complicada, se realizará el tratamiento pulpar y se procederá a la adhesión, teniendo especial cuidado en evitar la contaminación, así como que no quede cemento adhesivo remanente que pudiera producir inflamación gingival27. Con el propósito de aumentar la fuerza de unión, se han descrito varias técnicas, como la realización de surcos internos o la colocación de un poste de fibra de vidrio intracanal21-28. Los postes de fibra de vidrio, cementados con los nuevos materiales adhesivos, permiten crear una estructura multicapa sin interfases débiles entre capas inherentes, aumentado de esta forma la fuerza de unión y la resistencia a la fractura28. Otro aspecto importante a reseñar es el tiempo que el fragmento haya podido permanecer en seco antes de su adhesión. En el caso de las fracturas corono-radiculares, el fragmento presenta muchas veces movilidad sin haberse desprendido del todo, por lo una vez realizada su extracción por parte del operador, debe ser colocado en suero salino o agua destilada hasta su adhesión. Todos los estudios recomiendan la rehidratación al menos 15 o 20 minutos previos a la adhesión5,12,25-,27. Esta rehidratación se realiza no solo para aumentar la resistencia a la
fractura sino también para la preservación del color; la deshidratación de la dentina provoca el colapso de las fibras de colágeno y, por tanto, una penetración inadecuada de los monómeros de resina, lo que conducirá a una mala adhesión y una menor resistencia a la fractura.
El uso del fragmento original para restaurar las fracturas corono-radiculares presenta algunas ventajas frente a la restauración con composite4,11. Por un lado, la readaptación del fragmento del diente autógeno respeta la anchura biológica, (suma de las longitudes de unión epitelial y del tejido conectivo)13. Además, es una técnica rápida, económica y menos complicada que la rehabilitación protésica, asimismo el diente restaurado conserva la translucidez y es más resistente a la abrasión que la restauración con material compuesto21. La elección del sistema adhesivo a utilizar en la reposición del fragmento es un tema en el que no hay consenso en la literatura tal y como se refleja en la revisión sistemática de García y cols. 27; sin embargo, estudios posteriores en las fracturas corono-radiculares recomiendan realizar la adhesión del fragmento utilizando composites fluidos23. El conocimiento de la anatomía dentaria y la experiencia clínica del operador también es un factor importante que influye en el éxito de la adhesión16,18. Para dentistas noveles se hace necesario un conocimiento y formación continuada en el ámbito de la traumatología dental para salvar estos aspectos.
Extrusión ortodóncica
Si por la localización y profundidad de la línea de fractura no fuese posible la adhesión del fragmento, otra opción de tratamiento es la extrusión ortodóncica, cuyo objetivo es aumentar la superficie de corona clínica del diente fracturado, llevando la línea de fractura a una posición donde sea restaurable. Esta opción terapéutica estará indicada siempre que la porción radicular sea lo suficientemente larga para contener la restauración de la corona (mínima proporción corono-radicular 1/1). Una vez finalizado el tratamiento pulpar, colocaremos una restauración provisional con material compuesto e iniciamos la extrusión ortodóncica, llevándola hasta una posición donde podamos llevar a cabo la restauración sin invadir la anchura biológica34. Una vez finalizada la extrusión, todos los autores recomiendan inmovilizar el diente para evitar recidiva y realizar fibrotomía y reconformado gingival para crear una óptima relación entre la encía y el margen de restauración (40-44). Solo en aquellos dientes que han finalizado su desarrollo radicular y cuya raíz después de la extrusión sigue siendo lo suficientemente larga para soportar la nueva restauración de la corona y el paciente rechaza la opción otodoncica, puede ser considerada la extrusión quirúrgica. Por otro lado, dado que las líneas de fractura suelen ser oblicuas, en ocasiones la extrusión quirúrgica puede ir acompañada de reimplantación intencional cambiando la dirección de reimplantación (en ocasiones se gira el diente para hacer que la parte vestibular vaya a palatino y viceversa tras la reimplantación (40). Dicho tratamiento debe ser considerado como la última opción de tratamiento porque habrá más posibilidades de pérdida de células periodontales53. En este tipo de casos el tiempo extraoral en seco será mínimo y el manejo del diente será de crucial importancia para el mantenimiento de la vitalidad periodontal.
Conclusión
El tratamiento de las fracturas corono-radiculares debe realizarse desde un punto de vista multidisciplinar, pues en todos los casos es una combinación de procedimientos endodónticos, periodontales y restauradores. Teniendo siempre en cuenta que, en las fracturas complicadas, el tratamiento pulpar debe realizarse antes que los procedimientos periodontales y restauradores. En el caso de disponer del fragmento, su reinserción puede ser una buena opción de tratamiento a largo plazo, sobre todo en pacientes jóvenes. Si su adhesión se realiza con un aislamiento y técnica minuciosa, su única complicación puede ser una inflamación inicial leve que se repara al implementar las medidas de higiene oportunas.
No obstante, dependiendo de la profundidad de la línea de fractura, en muchos casos tenemos que recurrir a la extrusión ortodóncica. El estado actual de la evidencia sugiere que la extrusión ortodóncica es una opción de tratamiento viable para dientes permanentes no restaurables, teniendo en cuenta que el movimiento extrusivo puede promover la migración de los tejidos duros y blandos que rodean los dientes en la zona estética. En el caso de que el paciente no acepte la colocación de brackets, se recurrirá a la opción quirúrgica, teniendo siempre en cuenta que dicho tratamiento debe ser considerado como la última opción de tratamiento porque habrá más posibilidades de pérdida de células periodontales.